Teil 3: Bewegung statt Schonung – Der Weg zurück in Aktivität
Viele Betroffene mit einem Bandscheibenvorfall stellen sich dieselbe Frage:
Soll ich mich lieber schonen – oder darf ich mich bewegen?
Noch vor einigen Jahrzehnten war die Antwort eindeutig: Bettruhe und Schonung.
Heute ist sich die Wissenschaft jedoch einig: Das war ein Irrtum.
👉 Bewegung ist die wichtigste Therapie und gleichzeitig die beste Vorbeugung, denn Sie hilft nicht nur, akute Beschwerden zu lindern, sondern schützt auch langfristig vor Rückfällen.
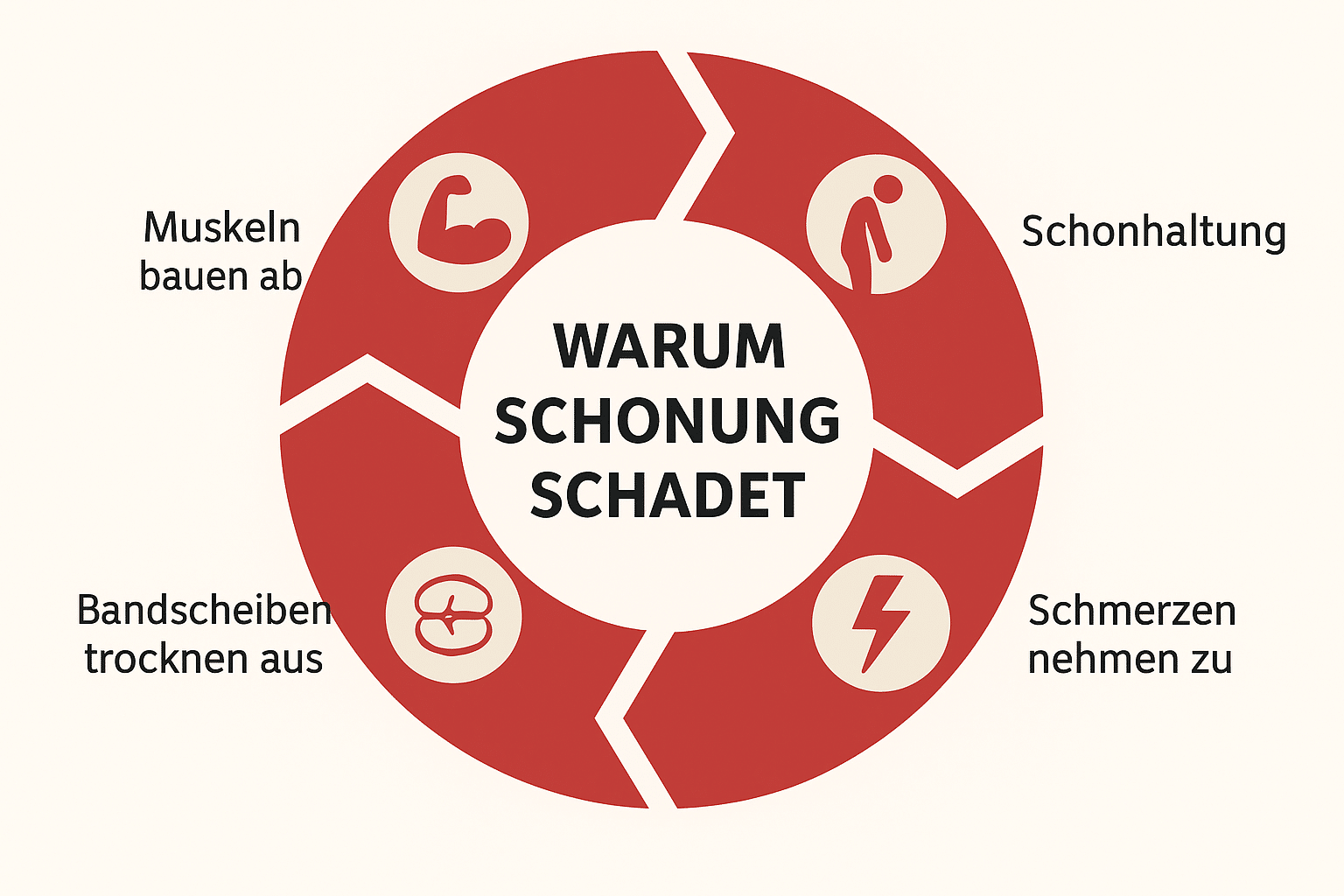
Warum Ruhe schadet und Bewegung hilft
Ein paar Tage Schonung in der akuten Schmerzphase sind manchmal sinnvoll. Aber länger anhaltende Ruhe führt oft zu einem Teufelskreis – und genau hier lohnt es sich zu verstehen, was im Körper passiert:
- Muskeln verlieren schnell an Kraft
Schon nach wenigen Tagen Bettruhe baut die Muskulatur ab.
Besonders die tiefen Rumpfmuskeln, die wie ein „Korsett“ die Wirbelsäule stabilisieren, werden schwächer.
👉 Weniger Muskelkraft bedeutet: Die Bandscheiben müssen mehr Belastung alleine tragen.
- Die Bandscheibe wird schlechter versorgt
Bandscheiben besitzen keine Blutgefäße. Sie ernähren sich durch Bewegung – ähnlich wie ein Schwamm, der Flüssigkeit aufnimmt und abgibt, wenn man ihn zusammendrückt.
👉 Ohne Bewegung bleibt dieser „Pumpmechanismus“ aus. Die Bandscheibe trocknet schneller aus, verliert Elastizität und kann schlechter regenerieren.
- Schmerzen und Verspannungen nehmen zu
Bei zu viel Ruhe entsteht oft eine Schonhaltung. Diese führt zu Muskelverspannungen und schlechterer Durchblutung. Das Ergebnis: Die Schmerzen können sogar stärker werden.
👉 Viele merken: Nach längerem Sitzen oder Liegen fühlt sich der Rücken steifer und schmerzhafter an.
- Die Nerven können empfindlicher werden
Bleibt man inaktiv, können Nervenfasern überempfindlich reagieren. Schmerzen werden dann schneller und stärker wahrgenommen – auch wenn keine akute Gefahr besteht.
👉 Bewegung dagegen „beruhigt“ das Nervensystem und trainiert, dass Belastung wieder als normal empfunden wird.
- Die Psyche leidet
Wer sich lange schont, entwickelt oft Angst vor Bewegung („fear avoidance“).
Diese Unsicherheit kann den Heilungsprozess mehr bremsen als die Bandscheibenschädigung selbst.
👉 Studien zeigen: Frühzeitige Aktivität verbessert nicht nur die körperliche Heilung, sondern auch das Vertrauen in den eigenen Körper.
Bewegung schützt!
„Motion is lotion“
„Wer rastet der rostet“
Geeignete Übungen & Sportarten
Nicht jede Sportart ist in der akuten Phase geeignet – aber es gibt viele sichere und wirksame Möglichkeiten.
✅ Rückentraining & Core-Übungen
- Ziel: Aufbau eines stabilen Muskelkorsetts, das die Wirbelsäule entlastet.
- Beispiele:
- Unterarmstütz („Plank“)
- Brücke (Hüfte anheben in Rückenlage)
- Vierfüßlerstand mit Arm-/Beinheben („Bird-Dog“)
- Wichtig: Wenige Wiederholungen, langsame Steigerung, lieber regelmäßig kurz als selten lang.
✅ Spazierengehen & Nordic Walking
- Einer der besten Einstiege – einfach, gelenkschonend, an der frischen Luft.
- Schon kurze Strecken (10–15 Minuten) sind hilfreich. Später langsam steigern.
✅ Schwimmen & Aqua-Training
- Das Wasser entlastet die Wirbelsäule und ermöglicht schmerzfreie Bewegung.
- Empfehlung: Rückenschwimmen oder Kraulen. Brustschwimmen mit Kopf über Wasser kann die Hals- und Lendenwirbelsäule überlasten.
✅ Radfahren (Fahrrad oder Ergometer)
- Gleichmäßige Bewegung ohne starke Stöße.
- Wichtig: Auf eine ergonomische Sitzposition achten (Lenkerhöhe, Sattel einstellen).
⚠️ Weniger geeignet in der Akutphase
- Kontaktsportarten (z. B. Fußball, Handball)
- Sportarten mit hoher Stoßbelastung (z. B. Joggen auf hartem Untergrund)
- Schweres Krafttraining ohne Anleitung

Schmerzmanagement & Alltagsstrategien
Viele fragen: „Darf ich trotz Schmerzen trainieren?“
Die Antwort: Ja – wenn es dosiert und kontrolliert passiert.
- Schmerz-Ampel:
- Grün → Bewegung ist schmerzfrei oder nur leicht unangenehm → weitermachen.
- Gelb → Bewegung verursacht spürbare Schmerzen, die aber nach kurzer Zeit abklingen → vorsichtig weitermachen.
- Rot → Bewegung verursacht starke Schmerzen oder Verschlechterungen (z. B. Taubheitsgefühle, Lähmungen) → abbrechen und ärztlich abklären.
- Belastung dosieren: Lieber 2–3 kurze Einheiten pro Tag als eine lange.
- Alltag anpassen: Langes Sitzen vermeiden, zwischendurch immer wieder aufstehen.
- Variation statt Monotonie: Unterschiedliche Bewegungen halten die Wirbelsäule gesund.
- Realistische Ziele setzen: Schon kleine Fortschritte sind ein Erfolg.
Was sagt die Wissenschaft?
Die Studienlage ist eindeutig:
- Bewegung ist wirksamer als reine Schonung.
- Aktive Physiotherapie (Übungen, Training) bringt mehr als passive Maßnahmen (Massage, Elektrotherapie).
- Frühzeitige Aktivität verbessert die Funktion, reduziert Schmerzen und verkürzt die Krankheitsdauer.
- Langfristig schützt Training vor erneuten Bandscheibenvorfällen (Rezidiven).
📊 Beispiel: Eine Cochrane-Übersichtsarbeit (2021) mit über 2.500 Patient:innen zeigte, dass Bewegungstherapie Schmerzen signifikant lindert und die Lebensqualität verbessert – deutlich stärker als Bettruhe oder ausschließlich Medikamente.
Fazit – Bewegung ist die beste Medizin
Ein Bandscheibenvorfall bedeutet nicht das Ende deiner Beweglichkeit. Im Gegenteil:
Bewegung ist dein Schlüssel zur Heilung und zur Vorbeugung von Rückfällen.
👉 Starte klein, steigere dich langsam und suche dir ggf. physiotherapeutische Begleitung.
👉 Erinnere dich: Schmerz heißt nicht Stillstand – sondern achtsame Aktivität.
➡️ In Teil 4 der Serie widmen wir uns den Fragen:
Wie geht es langfristig weiter?
Welche Rolle spielen Psyche, Alltag und Motivation?
Und wie kannst du selbst aktiv Rückfälle vermeiden?
Quellen & weiterführende Literatur
Qaseem A, Wilt TJ, McLean RM, Forciea MA; Clinical Guidelines Committee of the American College of Physicians. Noninvasive treatments for acute, subacute, and chronic low back pain: A clinical practice guideline from the American College of Physicians. Ann Intern Med. 2017;166(7):514–530.
Hayden JA, Ellis J, Ogilvie R, Malmivaara A, van Tulder MW. Exercise therapy for chronic low back pain.Cochrane Database Syst Rev. 2021;9(9):CD009790.
Foster NE, Anema JR, Cherkin D, et al. Prevention and treatment of low back pain: evidence, challenges, and promising directions. Lancet. 2018;391(10137):2368–2383.
Deutsche Gesellschaft für Orthopädie und Unfallchirurgie (DGOU). Nationale VersorgungsLeitlinie Nicht-spezifischer Kreuzschmerz, 2. Auflage. 2023.
Koes BW, van Tulder M, Thomas S. Diagnosis and treatment of low back pain. BMJ. 2006;332(7555):1430–1434.
