Was ist ein Bandscheibenvorfall wirklich? – Ursachen, Symptome & Mythen
Viele Menschen erschrecken, wenn sie hören: „Sie haben einen Bandscheibenvorfall.“
Sofort tauchen Bilder von Operationen, langer Schonung oder gar bleibenden Schäden auf.
Doch die gute Nachricht: Ein Bandscheibenvorfall bedeutet nicht das Ende deiner Beweglichkeit oder Lebensqualität.
Tatsächlich heilt ein Großteil der Fälle ohne Operation, und mit der richtigen Behandlung kannst du dein Leben weiterhin aktiv gestalten.
Damit dir das gelingt, schauen wir uns Schritt für Schritt an, was bei einem Bandscheibenvorfall wirklich passiert – und räumen mit ein paar Mythen auf.
Was sind Bandscheiben und warum sind sie so wichtig?
Die Wirbelsäule ist das „Rückgrat“ unseres Körpers – sie hält uns aufrecht, ermöglicht Bewegungen und schützt das Rückenmark.
Zwischen den einzelnen Wirbeln liegen Bandscheiben. Man kann sie sich vorstellen wie kleine „Stoßdämpfer“ oder „Polsterkissen“.
- Aufbau der Bandscheibe:
- außen: ein Ring aus festen Fasern (Anulus fibrosus), ähnlich wie die Hülle eines Autoreifens
- innen: ein weicher, gallertartiger Kern (Nucleus pulposus), wie ein Gel-Kissen
Funktion:
- verteilt Druck gleichmäßig auf die Wirbel
- federt Stöße ab (z. B. beim Laufen oder Springen)
- sorgt für Beweglichkeit in alle Richtungen
👉 Ohne Bandscheiben wäre jede Bewegung steif und schmerzhaft.
Was passiert bei einem Bandscheibenvorfall?
Mit der Zeit verlieren Bandscheiben an Flüssigkeit und Elastizität – ein ganz normaler Alterungsprozess.
Dadurch und auch durch Fehlbelastungen oder spontane Verletzungen können kleine Risse im Faserring entstehen. Wenn der innere Gallertkern nach außen tritt, spricht man von einem Bandscheibenvorfall (Prolaps).
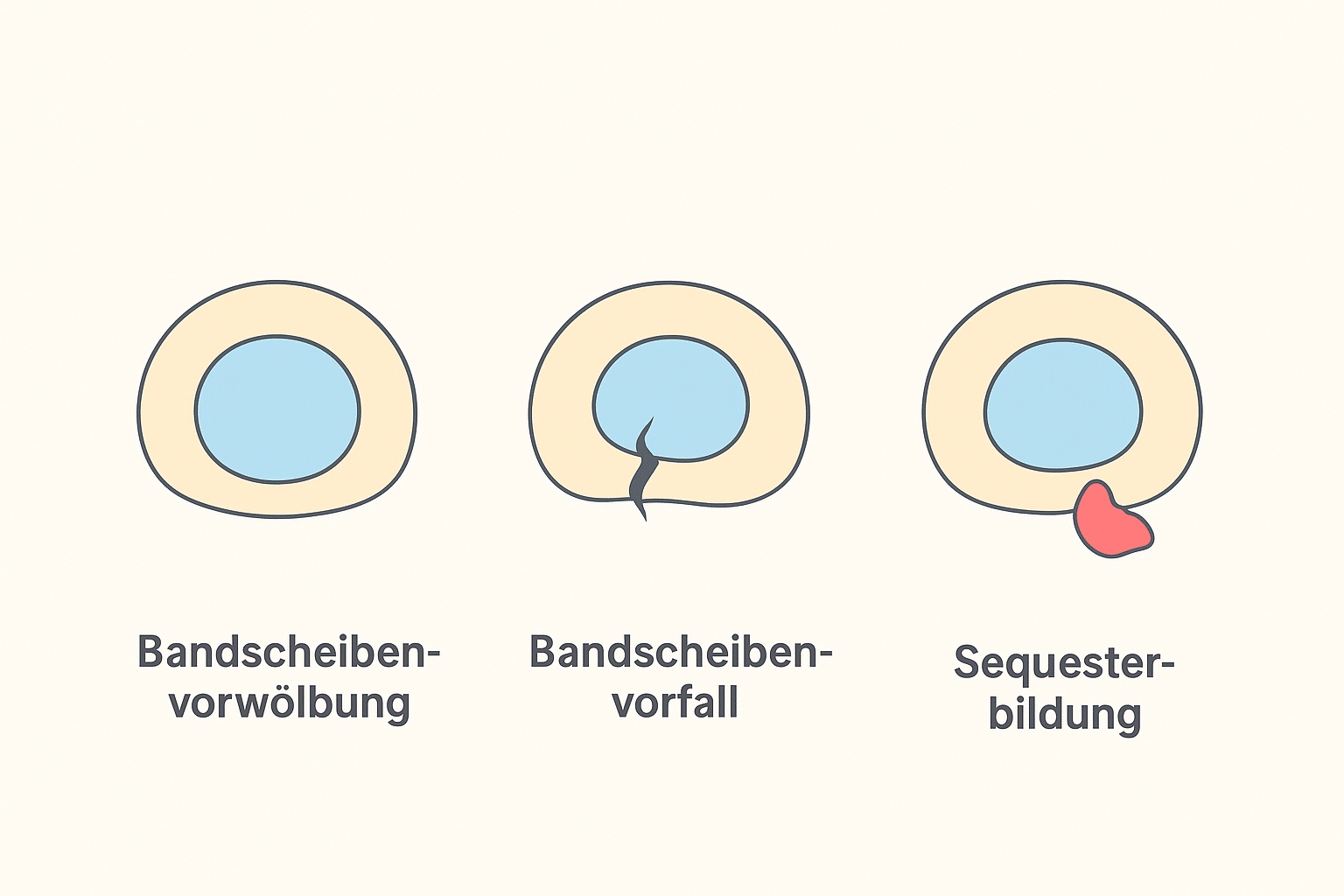
Es gibt verschiedene Stadien:
- Bandscheibenvorwölbung (Protrusion): Der Faserring ist gedehnt, aber noch nicht gerissen.
- Bandscheibenvorfall (Prolaps): Der Kern drückt durch den Ring und der Faserring ist eingerissen.
- Sequestration: Das hervorgetretene Gelmaterial löst sich komplett und kann mechanisch auf Nerven drücken.
Wichtig: Nicht jeder Vorfall macht Beschwerden.
Eine große Übersichtsarbeit (Brinjikji et al., 2015) zeigte, dass bis zu 30–40 % aller Erwachsenen im MRT Vorfälle haben – ohne jemals Schmerzen gespürt zu haben.
Typische Symptome eines Bandscheibenvorfalls
Ob Beschwerden auftreten, hängt davon ab, ob die ausgetretene Bandscheibenmasse Nervenwurzeln reizt.
Häufige Symptome:
- Rückenschmerzen (meist im unteren Rücken, seltener in der Halswirbelsäule)
- Schmerzen entlang des betroffenen Nervens: Ausstrahlung ins Bein oder Gesäß, oft stechend oder brennend
- Kribbeln oder Taubheitsgefühle in Bein oder Arm
- Muskelschwäche (z. B. Fußheberschwäche)
- Schmerzen verstärken sich beim Husten, Niesen oder Bücken
Alarmzeichen (selten, aber wichtig!):
- plötzlich starke Lähmungen
- Probleme beim Wasserlassen oder Stuhlgang
➡️ Hier sofort in ärztliche Behandlung – das sind sogenannte „rote Flaggen“.
Warum bekommt man einen Bandscheibenvorfall?
Es gibt nicht „die eine Ursache“, sondern mehrere Faktoren, die zusammenspielen:
- Alter: Mit den Jahren verlieren Bandscheiben Wasser und Elastizität.
- Bewegungsmangel: Muskeln, die die Wirbelsäule stabilisieren, werden schwächer und das Gewebe wird nicht gut versorgt.
- Übergewicht: Mehr Belastung auf die Bandscheiben und höher Anfälligkeit für Entzündungen im Allgemeinen.
- Arbeitsbelastung: Schweres Heben, Zwangshaltungen, Erschütterungen
- Genetik: Manche Menschen haben ein höheres Risiko.
- Rauchen: Verschlechtert die Nährstoffversorgung der Bandscheiben. Ebenso kann eine schlechte Ernährung eine Rolle spielen.
👉 Aber: Auch junge, sportliche Menschen können betroffen sein – zum Beispiel durch eine plötzliche Fehlbelastung.
Häufige Mythen rund um den Bandscheibenvorfall
Es gibt viele Fehlinformationen, die Betroffene unnötig verunsichern.
Mythos 1: „Ein Vorfall muss immer operiert werden.“
❌ Stimmt nicht!
➡️ Mehr als 80–90 % aller Bandscheibenvorfälle bessern sich mit konservativer Therapie (Bewegung, Physiotherapie, Medikamente) deutlich, ohne OP (Chou et al., 2020).
Mythos 2: „Ich muss mich schonen und viel liegen.“
❌ Falsch!
➡️ Studien zeigen: Bettruhe verlängert die Beschwerden.
Schonende Bewegung hingegen fördert die Heilung („Motion is lotion“).
Mythos 3: „Mit einem Vorfall darf ich keinen Sport mehr machen.“
❌ Ganz im Gegenteil!
➡️ Training ist sogar die beste „Therapie“.
Sportarten wie Radfahren, Schwimmen oder gezieltes Rückentraining sind nachweislich sicher und wirksam.
Mythos 4: „Ein MRT sagt genau, wie schlimm es ist.“
❌ Nicht immer.
➡️ Ein MRT zeigt Strukturen – aber nicht, wie stark die Schmerzen sind. Manche Menschen haben große Vorfälle ohne Beschwerden, andere kleine Veränderungen mit starken Schmerzen.
Wie sieht die Heilung aus?
Der Körper hat erstaunliche Selbstheilungskräfte:
- Vorfälle können von selbst zurückgehen oder vom Immunsystem abgebaut werden.
- Schmerzen klingen meist innerhalb von Wochen bis Monaten ab.
- Ziel ist: Schmerzen kontrollieren, beweglich bleiben, Rückkehr in Alltag & Arbeit.
👉 Wichtig: Bleib in Bewegung, auch wenn es anfangs unangenehm ist. Schonung führt zu Muskelabbau und neuen Problemen.
Fazit: Keine Angst vor der Diagnose
Ein Bandscheibenvorfall ist unangenehm, aber in den meisten Fällen kein Grund zur Panik.
- Die meisten Betroffenen brauchen keine Operation.
- Bewegung ist der wichtigste Baustein der Behandlung.
- Je besser du verstehst, was passiert, desto leichter kannst du aktiv etwas tun.
Der wichtigste Schritt ist, die Angst zu verlieren und in Bewegung zu bleiben. Mit der richtigen Unterstützung – durch Ärzt:innen, Physiotherapeut:innen und dein eigenes Engagement – kannst du trotz Bandscheibenvorfall ein aktives und erfülltes Leben führen.
Ausblick auf Teil 2: „Diagnostik & Therapie – Was sagt die Wissenschaft?“
Vielleicht fragst du dich jetzt: „Und wie finde ich heraus, ob ich wirklich einen Bandscheibenvorfall habe – und was hilft dann am besten?“
Genau darum geht es im nächsten Teil unserer Serie:
Wann ist ein MRT wirklich sinnvoll – und wann nicht?
Warum fast immer zuerst konservative Behandlung empfohlen wird
Welche Rolle Physiotherapie, Training und Medikamente spielen
Und wann doch eine Operation nötig wird
💡 Das Wichtigste schon vorab: 80–90 % aller Betroffenen werden ohne OP wieder deutlich besser.
Quellen (Auswahl)
- Brinjikji W, et al. Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR Am J Neuroradiol. 2015.
- Chou R, et al. Management of Low Back Pain. N Engl J Med. 2020; 382:1556–1567.
- Deutsche Gesellschaft für Orthopädie und Unfallchirurgie (DGOU). S2k-Leitlinie: Spezifischer Kreuzschmerz. 2023.
- Vialle LR, et al. Lumbar disc herniation. Rev Bras Ortop. 2015;50(1):17–22.
