Bandscheibenvorfall – Diagnostik & Therapie
Was sagt die Wissenschaft wirklich?
Ein Bandscheibenvorfall klingt für viele erst einmal wie ein „schweres Urteil“. Häufig tauchen sofort zwei Fragen auf:
👉 „Brauche ich jetzt ein MRT, damit man genau sieht, was los ist?“
👉 „Muss ich operiert werden, oder gibt es andere Möglichkeiten?“
Die gute Nachricht: In den allermeisten Fällen heilt ein Bandscheibenvorfall mit der richtigen Behandlung auch ohne Operation wieder ab. Aber was heißt „die richtige Behandlung“ genau? Und wann ist eine Operation tatsächlich notwendig?
Wann ist ein MRT wirklich nötig?
Viele Patient:innen wünschen sich sofort ein MRT, um Klarheit zu haben. Aber: Nicht jede sichtbare Veränderung im MRT ist auch für die Beschwerden verantwortlich.
Studien zeigen, dass über die Hälfte aller Menschen über 40 Bandscheibenveränderungen im MRT haben – ohne jemals Schmerzen gehabt zu haben (Brinjikji et al., Spine 2015). Das bedeutet: Ein MRT-Bild allein erklärt nicht automatisch die Symptome.
Leitlinien-Empfehlung:
- Ein MRT wird dann empfohlen, wenn:
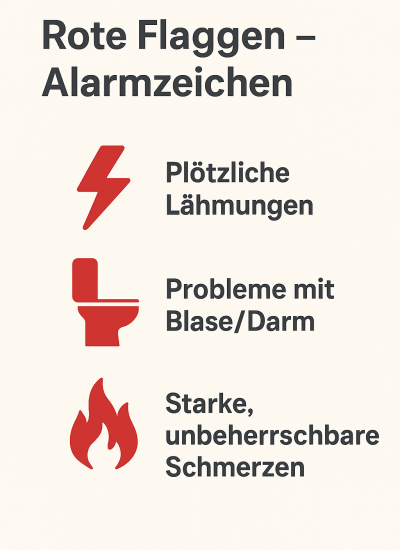
- es Hinweise auf schwerwiegende Probleme gibt (z. B. Lähmungen, Blasen- oder Darmstörungen – die sogenannten „roten Flaggen“),
- oder wenn trotz mehrerer Wochen konservativer Behandlung keine Besserung eintritt.
- In allen anderen Fällen reicht zunächst eine gründliche klinische Untersuchung durch die Ärztin oder den Arzt.
👉 Wichtig zu verstehen: Ein MRT macht die Beschwerden nicht besser – entscheidend ist, was man anschließend therapeutisch unternimmt.
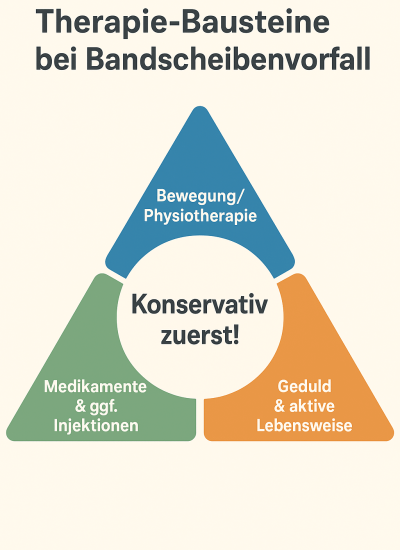
Konservative Therapie ist die erste Wahl
Sowohl die deutsche Leitlinie als auch internationale Empfehlungen sind eindeutig: Zuerst konservativ behandeln!
Das bedeutet, dass man die Beschwerden ohne Operation behandelt, zum Beispiel mit:
- Physiotherapie & Bewegungstherapie
Regelmäßige, individuell angepasste Bewegung hilft, die Muskulatur zu stärken, Verspannungen zu lösen und die Durchblutung zu verbessern. Schonung über längere Zeit wirkt dagegen eher verschlechternd. - Schmerzmedikamente
Sie können in der akuten Phase sinnvoll sein, um Bewegung überhaupt zu ermöglichen. Ziel ist immer: so viel wie nötig, so wenig wie möglich. - Gezielte Injektionen
Bei sehr starken Schmerzen können Spritzen, z. B. mit Kortison in die Nähe des gereizten Nervs, kurzfristig helfen. Sie sind aber eine Ergänzung – nicht die alleinige Lösung. - Patientenedukation
Gut informiert zu sein, reduziert Ängste und hilft, aktiv mit der Erkrankung umzugehen. Studien zeigen: Wer versteht, was im Körper passiert, bleibt eher in Bewegung und hat langfristig weniger Beschwerden.
Was wirkt nachweislich am besten?
Untersuchungen zeigen, dass aktive Ansätze die besten Ergebnisse bringen:
- Gezieltes Training stärkt die Rumpfmuskulatur und stabilisiert die Wirbelsäule.
- Bewegung im Alltag (Spazierengehen, Radfahren, Schwimmen) wirkt schmerzlindernd, da Bewegung entzündungshemmende Prozesse im Körper aktiviert.
- Langfristigkeit ist entscheidend: Regelmäßigkeit schlägt Intensität.
Reine passive Methoden wie Massage oder Elektrotherapie können ergänzend angenehm sein, ersetzen aber keine Bewegung.
Wann ist eine Operation sinnvoll?
Die Vorstellung, dass ein Bandscheibenvorfall automatisch operiert werden muss, ist überholt. Eine Operation wird nur in bestimmten Situationen empfohlen:
- Neurologische Ausfälle: z. B. Lähmungen im Bein (klassisch: Fußheberschwäche).
- Probleme mit Blase oder Darm: ein seltenes, aber ernstes Notfallzeichen (Cauda-equina-Syndrom).
- Sehr starke Schmerzen, die trotz konsequenter konservativer Behandlung über mehrere Wochen nicht erträglich sind.
👉 In allen anderen Fällen ist die Chance sehr hoch, dass sich die Beschwerden mit der Zeit bessern – ohne OP.
Was sagt die Evidenz?
Eine große Studie aus den Niederlanden (Peul et al., NEJM 2007) zeigte:
- Patient:innen mit Operation erholten sich anfangs schneller.
- Nach einem Jahr waren die Unterschiede zwischen operierter und konservativ behandelter Gruppe aber fast verschwunden.
Das bedeutet: Eine OP kann in besonderen Fällen sinnvoll sein – ist aber langfristig nicht automatisch die bessere Lösung.
👉 80–90 % der Bandscheibenvorfälle verbessern sich ohne Operation deutlich. Der Körper kann das ausgetretene Bandscheibenmaterial teilweise sogar selbst abbauen.
Fazit
- Ein MRT ist nicht immer nötig – nur bei speziellen Hinweisen oder ausbleibender Besserung.
- Konservativ behandeln heißt: Bewegung, Physiotherapie, Medikamente bei Bedarf, Geduld.
- Operation nur in Ausnahmefällen (rote Flaggen, starke Lähmungen oder therapieresistente Schmerzen).
- Die Prognose ist gut: Die meisten Patient:innen werden mit konservativer Behandlung wieder beschwerdearm bis beschwerdefrei.
Ausblick auf Teil 3
Im nächsten Beitrag geht es darum, was du selbst aktiv tun kannst:
- Welche Bewegungen und Übungen sind bei Bandscheibenvorfall hilfreich?
- Welche Alltagsstrategien entlasten die Wirbelsäule?
- Wie schaffst du es, langfristig dranzubleiben und Rückfällen vorzubeugen?
Quellen (Auswahl):
- Brinjikji W et al. MRI Findings of Disc Degeneration in Asymptomatic Populations. Spine. 2015.
- Peul WC et al. Surgery vs. prolonged conservative treatment for sciatica. NEJM. 2007.
- Deutsche Gesellschaft für Orthopädie und Unfallchirurgie (DGOU). S2k-Leitlinie Lumbaler Bandscheibenvorfall. 2022.
